Estresse mata mesmo?
Antes de te dizer o que fazer, eu preciso te mostrar o tamanho do problema.
Você provavelmente já leu, ouviu ou repetiu essa frase: “estresse mata”.
É quase um clichê de saúde popular.
E como todo bom clichê, vem um problema: a gente repete sem parar para perguntar o que realmente é estresse, em qual dose, por quanto tempo, e por qual mecanismo.
Sem essas respostas, a frase vira só um vago aviso moral: algo entre o “respira fundo” e o “tira férias”.
E é aí que a indústria do wellness entra: vendendo suplemento, aparelhinho de nervo vago, terapia para “fadiga adrenal”, entre outros.
Promessas que não conversam com a evidência real.
Para entender o que de fato faz diferença, a gente precisa primeiro entender o que estresse é, fisiologicamente.
E o que ele faz, comprovadamente, com seu coração.
É disso que essa edição trata.
Na próxima edição, semana que vem, vamos para o outro lado: o que de fato funciona contra ele, o que é só hype caro, e como você pode medir em si mesmo.
O que é estresse, afinal
A definição mais útil que existe não é fisiológica. É psicológica.
O psicólogo Richard Lazarus propôs, ainda nos anos 60, que estresse acontece quando as demandas percebidas superam os recursos percebidos.
Repare nas duas palavras: percebidas.
Não é a demanda objetiva. É como você a interpreta.
Isso explica por que duas pessoas no mesmo trabalho, com a mesma carga, reagem de formas opostas. Uma performa. A outra adoece.
Existe também uma forma mais moderna e elegante de entender isso, vinda da neurociência: a teoria do cérebro preditivo.
O seu cérebro não é uma máquina que reage ao mundo. Ele é uma máquina que prevê o mundo. O tempo todo, ele está calculando o que deveria acontecer e comparando com o que de fato acontece.
Quando a previsão erra (quando o que aconteceu é pior, mais difícil ou mais incerto do que o esperado) o cérebro entra em modo de alerta para fechar essa lacuna.
Esse modo de alerta é o que a gente chama de estresse.
Hans Selye descreveu isso em 1936 e batizou de “Síndrome de Adaptação Geral”. Hoje a gente sabe que é, no fundo, uma resposta do organismo para corrigir um erro de previsão.
E aqui está o ponto que quase ninguém te conta: isso, em si, não é ruim. É adaptativo. É o que te permite estudar para uma prova, performar em uma reunião, terminar um projeto, atravessar uma situação difícil.
Sem nenhum estresse, você não sai do sofá.
A parte boa do estresse (que existe e tem nome)
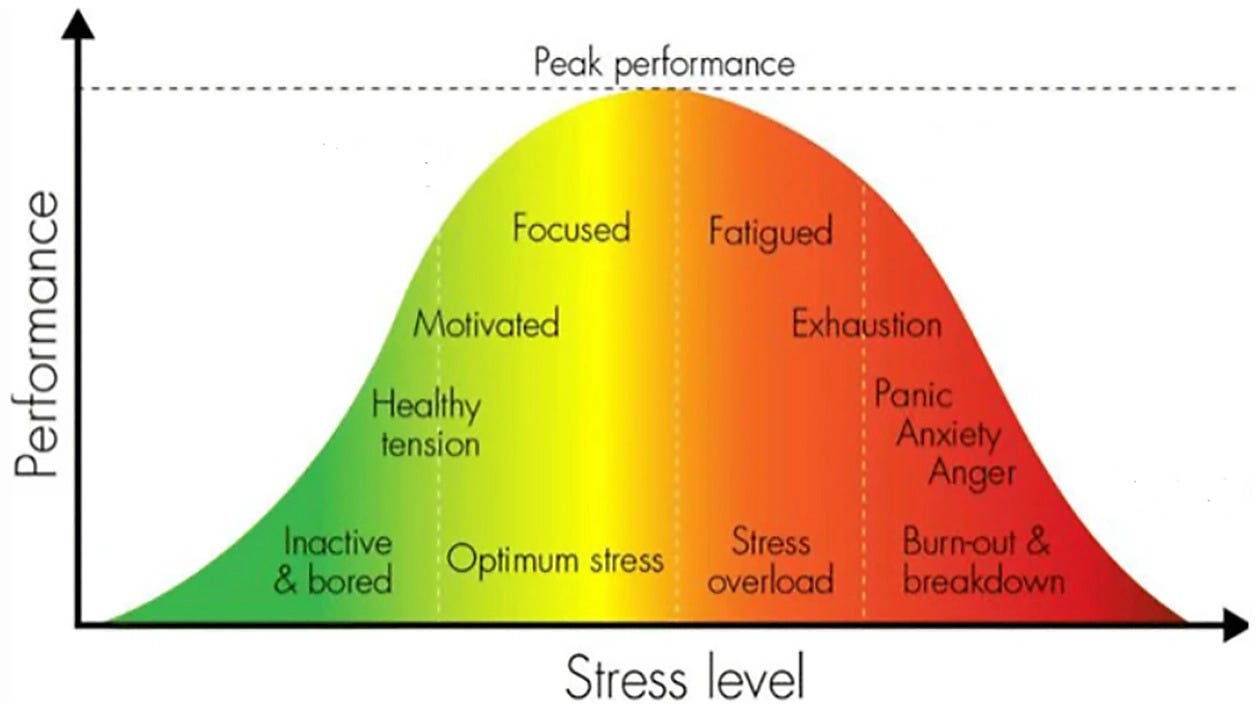
Existe um gráfico clássico na psicologia, descrito em 1908 por dois pesquisadores chamados Yerkes e Dodson.
Ele mostra a relação entre nível de estresse (eixo X) e desempenho (eixo Y).
Não é uma reta. É um U invertido.
Com pouquíssimo estresse, o desempenho é baixo. Você está disperso, sem foco, sem motivação.
À medida que o estresse aumenta, o desempenho melhora: você fica mais atento, mais focado, mais produtivo.
Até um ponto ótimo.
Depois desse ponto, mais estresse já não ajuda. Pelo contrário: o desempenho começa a cair. E continua caindo, até chegar à exaustão, à ansiedade e à doença.
A psicóloga de Stanford Kelly McGonigal resume isso muito bem no livro The Upside of Stress: você não se estressa com aquilo que não te importa.
Estresse e significado andam juntos.
Ninguém fica estressado com a prova de matemática do filho do vizinho. Você fica estressado com a sua, com a do seu filho, com o seu projeto.
Esse U invertido tem, hoje, uma explicação biológica bonita.
Em níveis baixos a moderados, o cortisol (o principal hormônio do estresse) facilita a memória e o aprendizado. Ele te ajuda a consolidar informação relevante e a responder ao desafio.
Em níveis cronicamente altos, o mesmo cortisol passa a prejudicar a memória, danificar o hipocampo, alterar a neuroplasticidade e abrir caminho para doença.
A diferença entre o estresse que te impulsiona e o que te adoece não está na natureza dele.
Está na dose e na duração.
Quando o sistema vira contra você
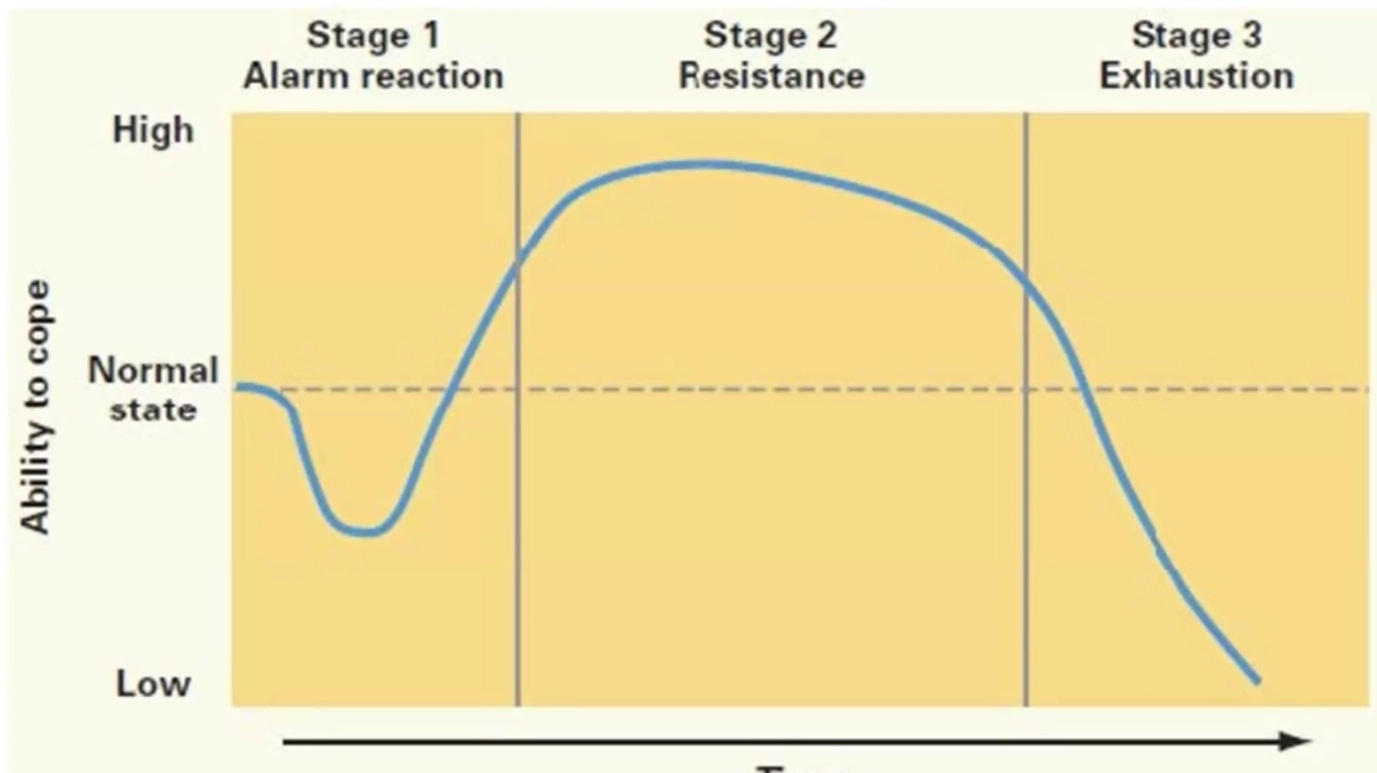
Selye descreveu três fases na resposta ao estresse:
Alarme. O cérebro detecta a ameaça. O sistema nervoso simpático dispara. Adrenalina e noradrenalina sobem. Coração acelera. Pressão sobe. Pupilas dilatam. Você está pronto para lutar ou fugir.
Resistência. A ameaça não passou. O eixo hipotálamo-pituitário-adrenal (chamado de eixo HPA) entra em ação e começa a liberar cortisol de forma mais sustentada. Seu corpo aloca recursos para aguentar a maratona.
Exaustão. A ameaça persistiu por tempo demais. O sistema, que foi desenhado para emergências curtas, está rodando há semanas, meses, anos.
E aí o que acontece é o que a literatura chama de resistência ao cortisol: o corpo, exposto a níveis cronicamente altos, deixa de responder bem ao próprio sinal regulatório.
A inflamação, que o cortisol normalmente segura, escapa.
O sistema nervoso autônomo perde o equilíbrio: o simpático passa a dominar, e o parassimpático — o “modo descanso e digestão” — não consegue mais entrar em cena.
A pessoa não consegue mais relaxar, dormir, digerir, recuperar.
E é nesse cenário, e só nesse, que o estresse começa a virar veneno cardiovascular.
O ponto que precisa ficar claro: o problema não é o estresse pontual de uma reunião difícil.
É o estresse de baixa intensidade, sustentado por anos, que nunca encontra parassimpático do outro lado para reequilibrar.
É o estado de alerta crônico que se confunde com sua linha de base.
Estresse mata?
Depois disso tudo, a pergunta direta. Com dados.
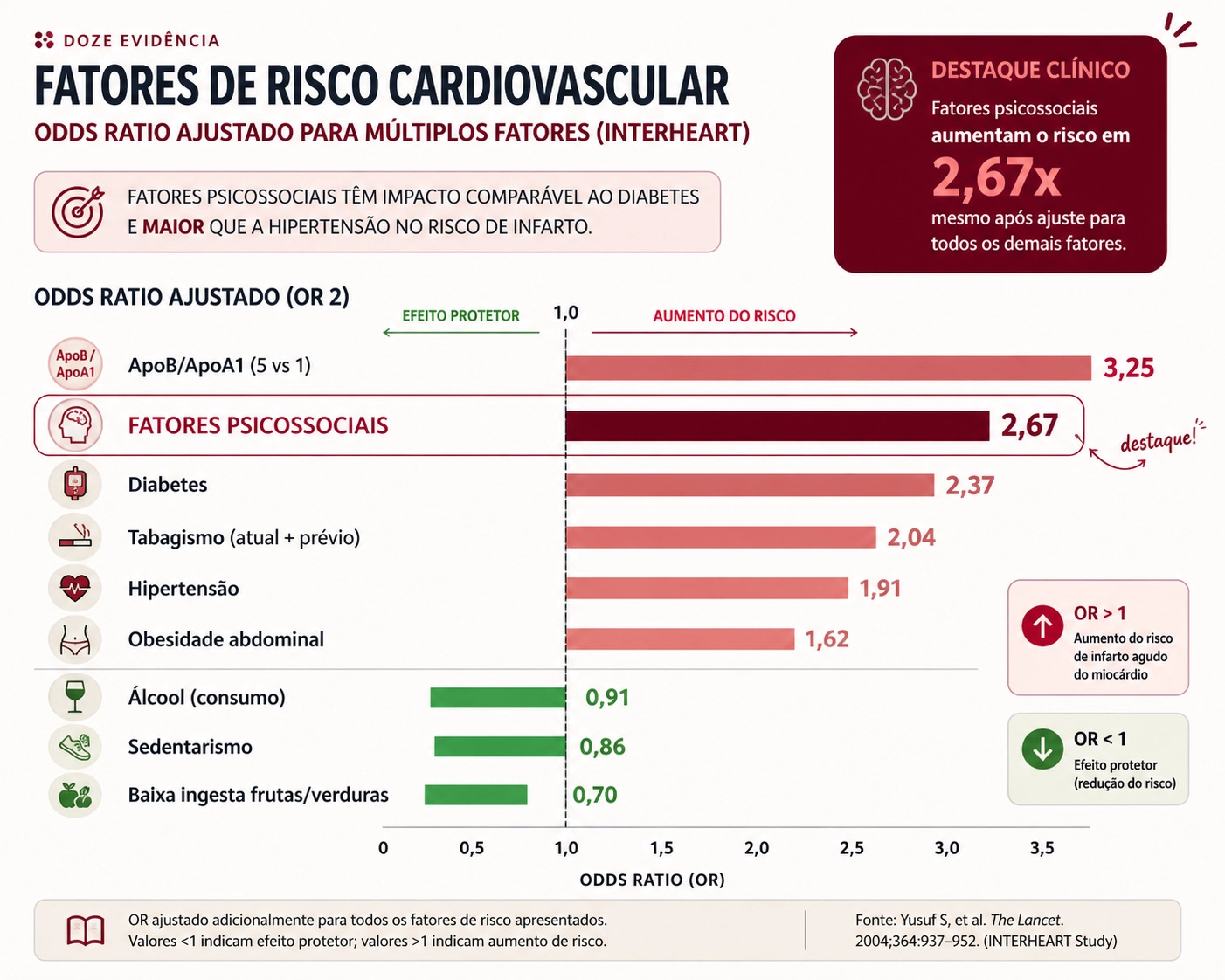
Em 2004, o estudo INTERHEART, que eu já citei aqui na primeira edição, analisou 27 mil pessoas em 52 países e identificou nove fatores que explicam 90% do risco de um primeiro infarto.
Tabagismo, colesterol, hipertensão, diabetes, obesidade abdominal, dieta, sedentarismo, álcool — e fatores psicossociais.
Os fatores psicossociais ficaram em terceiro lugar, atrás apenas do tabagismo e do colesterol. Impacto semelhante diabetes!
Isso em 2004.
Imagina hoje, vinte anos depois, com a carga de estresse atual, ansiedade, redes sociais e isolamento que a gente acumulou.
A subanálise do PURE — o estudo com mais de 118 mil pessoas em 21 países — confirmou: estresse psicossocial elevado se associou a maior risco de morte (17% a mais), doença coronariana (24% a mais), doença cardiovascular geral (22% a mais) e AVC (30% a mais).
E entre os países sul-americanos analisados, o Brasil teve a maior prevalência de depressão.
Não é pequeno detalhe. É contexto nacional.
Em 2021, a American Heart Association publicou um documento de posição inteiro sobre o tema, Mind-Heart-Body Connection. O resumo dos números:
Estresse percebido elevado: aumento de 27% no risco de doença coronariana incidente.
Estresse relacionado ao trabalho: aumento de 40% no risco de doença cardiovascular incidente.
Isolamento social e solidão: aumento de 50% no risco de eventos cardiovasculares.
E para quem ainda acha que é número estatístico distante, tem o estudo do JAMA de 2021 que talvez seja o mais elegante de todos.
Os pesquisadores pegaram pessoas com doença coronariana já estabelecida e fizeram uma cintilografia do miocárdio (um exame para avaliar sofrimento agudo do coração) em duas situações: depois de um teste de esforço físico convencional, e depois de uma tarefa de falar em público.
Os pacientes que mostraram isquemia (falta de sangue) no coração depois do estresse mental tiveram, ao longo de cinco anos de acompanhamento, mais eventos cardiovasculares.
Pense nisso.
Falar em público, sem correr nenhum metro, foi suficiente para revelar uma vulnerabilidade cardíaca real, mensurável e prognóstica.
E os eventos agudos?
Existe um ponto que o cardiologista vê na prática e a literatura confirma: eventos estressores agudos podem disparar eventos cardíacos.
Resumindo, estresse intenso AGUDO pode de fato INFARTAR em pessoas selecionadas.
Nas horas seguintes aos atentados de 11 de setembro de 2001, em Nova York, a taxa de paradas cardíacas dobrou.
O mesmo padrão foi visto após grandes terremotos. E em populações expostas a ataques de mísseis.
Receber um diagnóstico de câncer está associado a um risco mais de cinco vezes maior de evento cardiovascular nas semanas seguintes.
Assistir à Copa do Mundo, em estudos europeus, dobrou o risco de morte cardiovascular nos jogos da seleção do país do espectador.
E existe a cardiomiopatia de Takotsubo, conhecida popularmente como “síndrome do coração partido”: uma disfunção aguda do músculo cardíaco que aparece tipicamente depois de uma perda emocional intensa, como a morte de um filho, de um cônjuge, um trauma psicológico.
O nome vem do formato que o ventrículo do coração assume nesses casos, parecido com um pote japonês usado para pescar polvo.
É uma síndrome reconhecida, com critérios diagnósticos próprios, descrita em livros de cardiologia.
Quando alguém te diz “morreu de coração partido”, muitas vezes não é metáfora.
Por que o estresse machuca o coração
Os mecanismos, hoje, estão bem mapeados:
Aumento sustentado da pressão arterial e da frequência cardíaca, que com o tempo machuca a parede da artéria.
Estado pró-inflamatório crônico, que acelera a aterosclerose — o processo de formação de placas de gordura nas artérias que eu descrevi na primeira edição.
Aumento da tendência à coagulação do sangue, o que facilita a formação de coágulos sobre placas instáveis.
Liberação contínua de adrenalina e cortisol, que afeta o ritmo, a contratilidade do coração e o metabolismo.
E, indiretamente, o estresse crônico empurra a pessoa para os outros fatores de risco: dorme pior, come pior, se mexe menos, bebe mais, fuma mais. Tudo ao mesmo tempo.
O estresse não é um fator a mais na lista. É um fator que piora todos os outros.
Onde a gente para por hoje
Se você chegou até aqui, fica com isso:
Estresse não é um conceito vago. É uma resposta biológica precisa, com hormônios, vias e fases bem descritas.
Existe um nível de estresse que melhora seu desempenho.
Existe um nível e uma duração de estresse que adoecem.
A diferença é resiliência, quantidade e tempo, não natureza.
E sim, a literatura é clara: estresse psicossocial crônico aumenta de forma significativa o risco de infarto, AVC e morte cardiovascular.
Eventos estressores agudos podem disparar eventos cardíacos.
Saber disso muda o lugar que o estresse ocupa na conversa de prevenção.
Ele deixa de ser um assunto de “qualidade de vida” e passa a ser um assunto do consultório do cardiologista, no mesmo patamar de pressão, colesterol e glicemia.
A pergunta que sobra é a útil: dá para medir? E, mais importante, o que de fato funciona contra isso?
É exatamente isso que vamos abrir na próxima edição. Vou te mostrar uma escala de estresse que vale a pena usar no dia a dia, se existe papel no cortisol salivar e HRV de relógio, quais intervenções realmente reduzem estresse — e quais são caras, populares e não funcionam.
Spoiler: a lista do que funciona é muito mais curta do que o Instagram vende.
E muito mais barata.
Fazer menos e fazer certo, sempre.
Até semana que vem.